Información
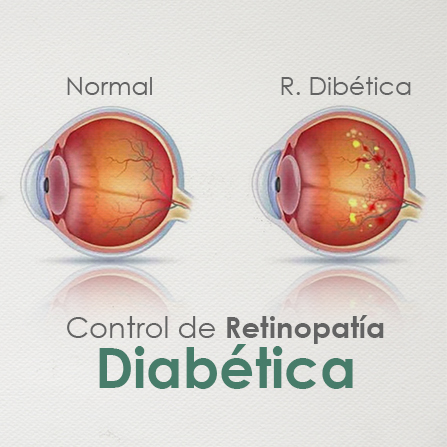
La retinopatÃa diabética es una complicación de la diabetes que afecta los ojos. Es causada por el daño a los vasos sanguÃneos que van al tejido sensible a la luz que se encuentra en el fondo del ojo (retina).
Al principio, la retinopatÃa diabética puede no tener sÃntomas o solo problemas leves de visión. A la larga, puede causar pérdida de la visión.
Cualquier persona con diabetes tipo 1 o tipo 2 puede padecer este trastorno. Cuanto más tiempo hayas tenido diabetes y cuanto menos te hayas controlado el azúcar en sangre, mayor la probabilidad de presentar esta complicación en los ojos.
Posiblemente, no tengas sÃntomas en los primeros estadios de la retinopatÃa diabética. A medida que la enfermedad avanza, algunos de los sÃntomas pueden comprender:
Manchas o hebras oscuras que flotan en la vista (moscas volantes)
Visión borrosa
Visión variable
Visión de colores alterada
Zonas de la visión oscuras o vacÃas
Pérdida de la visión
Por lo general, la retinopatÃa diabética afecta a ambos ojos
Existen dos tipos de retinopatÃa diabética:
RetinopatÃa diabética precoz. En esta forma más frecuente —denominada «retinopatÃa diabética no proliferativa»— los vasos sanguÃneos nuevos no crecen (no proliferan).
Cuando tienes retinopatÃa diabética no proliferativa, las paredes de los vasos sanguÃneos de la retina se debilitan. Bultos pequeños (microaneurismas) sobresalen de las paredes de los vasos más pequeños y en ocasiones derraman lÃquido y sangre en la retina. Los vasos más grandes de la retina también pueden comenzar a dilatarse y a presentar un diámetro más irregular. La retinopatÃa diabética no proliferativa puede avanzar de leve a grave a medida que más vasos sanguÃneos quedan obstruidos.
Las fibras nerviosas de la retina probablemente comiencen a inflamarse. En ocasiones, la parte central de la retina (mácula) comienza a inflamarse (edema macular), una afección que requiere tratamiento.
Finalmente, el tejido cicatricial estimulado por el crecimiento de los nuevos vasos sanguÃneos podrÃa causar que la retina se desprenda de la parte posterior del ojo. Si los nuevos vasos sanguÃneos interfieren en el flujo normal de lÃquido hacia afuera del ojo, podrÃa producirse una acumulación de presión en este. Esta presión puede dañar el nervio que lleva imágenes desde el ojo hasta el cerebro (nervio óptico) y producir glaucoma.
La retinopatÃa diabética implica el crecimiento anormal de los vasos sanguÃneos en la retina. Las complicaciones pueden provocar problemas de visión graves: Hemorragia vÃtrea. Los vasos sanguÃneos nuevos pueden perder sangre en la sustancia gelatinosa transparente que ocupa el centro del ojo. Si la cantidad de sangrado es pequeña, podrÃas solo ver unas pequeñas manchas oscuras (moscas volantes). En casos más graves, la sangre puede llenar la cavidad vÃtrea y bloquear por completo la visión. Desprendimiento de retina. Los vasos sanguÃneos anormales que se relacionan con la retinopatÃa diabética estimulan el crecimiento de tejido cicatricial, que puede desprender la retina de la parte posterior del ojo. Esto puede provocar manchas que flotan en tu visión, destellos de luz o pérdida grave de la visión. Glaucoma. Pueden crecer nuevos vasos sanguÃneos en la parte delantera del ojo y afectar el flujo normal de lÃquido hacia afuera, lo que provoca una rápida acumulación de presión en el ojo (glaucoma). Esta presión puede dañar el nervio que lleva imágenes desde el ojo al cerebro (nervio óptico).
Pérdida de la visión. Con el tiempo, la retinopatÃa diabética, el glaucoma o ambos pueden provocar la pérdida completa de la visión.
La hemorragia vÃtrea por sà misma, generalmente, no provoca la pérdida de visión permanente. A menudo, la sangre desaparece del ojo en pocas semanas o en unos meses. A menos que la retina esté dañada, tu visión puede volver a su claridad anterior.
Fuente: Mayo Clinic